Qu’est ce que l’artérite des membres inférieurs
L'Artérite des membres inférieurs est une pathologie fréquente en chirurgie vasculaire.
C'est une maladie des artères des membres inférieurs liée à l’athérome qui va les obstruer.
Athérome: dépôts par accumulation de différents éléments (graisse, sang, tissus fibreux, dépôts calcaires) sur une partie de la paroi interne de l’artère, l’intima.
Les différents facteurs de risques cardio-vasculaires sont bien connus :
- tabac,
- cholestérol,
- hypertension artérielle HTA,
- diabète insulino et non insulino dépendant,
- stress,
- hérédité familliale…
L’artérite des membres inférieurs débute de l’aorte abdominale sous rénale jusqu’au niveau des artères du pied.
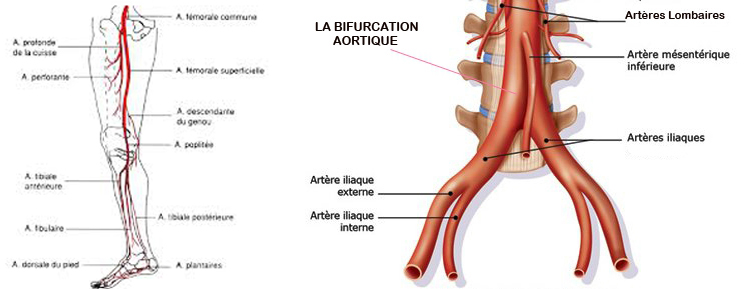
Les artères constituent un réseau de tuyaux qui conduisent le sang du coeur aux organes et qui irriguent entre autre les membres inférieurs, des muscles fessiers jusqu'aux pieds.
C'est une maladie fréquente et grave dans les pays développés.
La maladie athéromateuse cardio-vasculaire est la première cause de mortalité en France devant le cancer.
Symptômes AOMI
L'AOMI se présente sous la forme de douleurs des membres inférieurs à l’effort ou au repos. (liée à une diminution des apports en sang artériel (ischémie))
Il existe une classification dans cette AOMI :
- Stade 1 : Au début de la maladie il n’y a le plus souvent pas de symptômes. l'IPS est inférieur ou égal à 0,9).
- Stade 2 : Apparition des douleurs à l'effort.
Les muscles des membres inférieurs fournissant un effort (marcher), doivent recevoir davantage de sang et l'apport artériel doit augmenter. Si une ou plusieurs artères sont sténosées ou thrombosées, les muscles souffrent et deviennent douloureux (ischémie
d'effort) : une crampe au mollet qui apparaît à la même distance de marche obligeant à l’arrêt et qui disparaît quelques minutes après l'arrêt de l'effort est un signe très évocateur d'artérite.
Le périmètre de marche (PM : distance d'arrêt de la marche) peut être plus ou moins réduit en fonction de la gravité de l'AOMI (si PM > 200 m = stade 2 faible; si PM < 200 m = stade 2 sévère). C'est surtout le caractère invalidant de cette claudication qui doit motiver des examens complémentaires et faire discuter d’un traitement médical ou chirurgical. - Stade 3 : Apparition des douleurs même au repos,
Elles apparaissent surtout en 2ème partie de nuit avec des douleurs dans les orteils. Lorsque les membres inférieurs sont allongés, le sang a plus de difficulté à aller jusqu’aux pieds alors que l'arrivée sanguine est meilleure "pieds en bas", déclives : le malade se lève la nuit ou dort jambe pendante en dehors du lit pour atténuer les douleurs avec un risque évolutif vers les troubles trophiques mettant en péril le membre. - Stade 4 : Dernier stade de gravité, c’est l’apparition de troubles trophiques (ulcères).
La baisse d'afflux sanguin dans les membres inférieurs, les pieds, les plus fragiles car les plus éloignés du corps et de la « pompe cardiaque », notamment les orteils, peuvent présenter des zones plus ou moins importantes de mortification des tissus qui deviennent noirs : c'est la nécrose ou gangrène. La jambe peut présenter une plaie circulaire, douloureuse, plus ou moins noire, qui ne cicatrise pas : c'est un ulcère.
Ces symptômes de douleur permanente (stade 3) ou de gangrène (stade 4) sont regroupés sous la dénomination d’ischémie critique des membres et signifient que l'artériopathie est sévère. Le risque d'amputation de jambe est élevé et la prise en charge chirurgicale est urgente.
Diagnostic ischémie critique
Tout d'abord clinique :
Le premier examen à réaliser est la palpation des différents pouls (battement de l'artère ressenti par la pulpe de l'index et du majeur aux endroits où l'artère est superficielle sous la peau) aux quatre membres, notamment aux deux membres inférieurs : pouls fémoraux, poplités, pédieux (dos du pied) et tibiaux postérieurs (en arrière de la malléole interne cheville). L’auscultation des artères permet de retrouver un souffle artériel.
L'absence d'un pouls peut traduire une AOMI débutante. L'artérite touche rarement les membres supérieurs.
L'examen qui en fera le diagnostic est l'écho-Döppler (sonde ultrasons qui analyse le flux sanguin dans le vaisseau, mais aussi l'état de la paroi et le pourcentage du rétrécissement ou sténose de ce vaisseau).
Cet examen simple et indolore, associé à un brassard de prise de tension artérielle, permet de calculer l’index de pression systolique (correspondant à la contraction cardiaque) nommé IPS.
C’est le rapport entre la pression systolique aux membres inférieurs et la pression systolique aux membres supérieurs.
Normalement l'IPS est égal à 1.
Les artères sténosées ou thrombosées, provoquent une baisse de la pression systolique dans les artères du pied et celle ci est plus faible que celle retrouvée aux membres supérieurs. L'IPS passe sous la valeur de 0,9 témoignant la présence d’une AOMI.
A l'inverse, un IPS > 1,30 signifie que les artères sont incompressibles, rigides, calcifiées.
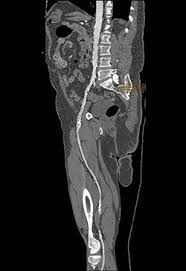 L’angioscanner (scanner des artères) et l’IRM (Imagerie par Résonnance Magnétique) sont des examens peu invasifs sauf en cas d’insuffisance rénale associée. |
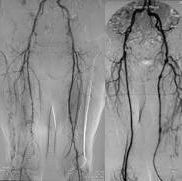 L’artériographie est souvent très utile avec une injection directe de produit de contraste intra artèrielle. |
Lorsque qu’une AOMI est diagnostiquée, il faut réaliser un bilan général de la maladie cardiovasculaire athéromateuse par la recherche d'antécédents personnels et familiaux, un bilan biologique (dosage du cholestérol et des triglycérides, dosage de la glycémie), la recherche de signes cliniques cérébrovasculaires (AVC : perte de vision, petite aphasie ou paralysie dans la main) ou coronariens (infarctus du myocarde, douleurs dans la poitrine) qui seraient passés inaperçus.
Traitements AOMI
Tout d’abord une hygiène de vie et une correction des différents facteurs de risques cardiovasculaires sont indispensables (exercice physique avec de la marche, éducation patient).
Traitement médical
- Anti Aggrégants Plaquettaires : (type kardégic ou plavix ) ils fluidifient le sang afin d’éviter tous caillots sanguins sur la paroi artérielle (risque propre de saignement à surveiller),
- Statines : elles diminuent le taux de LDL cholestérol (mauvais cholestérol) (normal <1g/l) (toxicité propre hépatique et musculaire).
Traitement chirurgical
- Endovasculaire :
Technique la plus simple mais pas toujours possible, on ponctionne l’artère fémorale au pli de l’aine (ou parfois humérale) sous AL .On passe ensuite un guide dans la lumière artérielle sur lequel on glisse un ballon que l’on positionne sur l’artère lésée (sténosée ou thrombosée).
Si le résultat de la dilatation est imparfait, on met alors en place un stent (structure étallique, grillagée, tubulaire) qui va maintenir le résultat du recalibrage artériel.
Cette technique nécessite 2 à 3 jours d’hospitalisation. - Endartériectomie :
Lorsque la zone artérielle à opérer est bien localisée, souvent au niveau d'un carrefour artériel important (souvent proche de la peau, peu profonde, facile à aborder).
Cette technique donne de bons résultats à long terme avec une seule incision cutanée. Cette endartériectomie est souvent réalisée au niveau du carrefour fémoral, par une incision à l'aine avec une artériotomie (incision artérielle) longitudinale de l’artère.
L'artère est clampée, l'athérome obstructif est décollé de la paroi artérielle et l'artère est refermée par un surjet au fil non résorbable, avec éventuellement un patch d'élargissement (si artère de petit calibre, le patch peut être veineux ou synthétique).
Le patch est cousu longitudinalement sur l’artériotomie afin d'en élargir le calibre. - Pontage artériel :
Lorsque les lésions sont trop importantes le traitement par dilatation n’est pas possible, on réalise alors un pontage.
La technique est plus lourde et la convalescence plus longue.
L’intervention consiste à court-circuiter les lésions en réalisant un pontage (dérivation) entre l’artère perméable au-dessus des lésions et l’artère perméable en dessous des lésions.Ce pontage nécessite le plus souvent plusieurs incisions séparées au niveau du membre inférieur ou l’une sur l’abdomen et l’autre sur le membre inférieur.
Le pontage peut être fait soit par l’intermédiaire d’une veine superficielle autologue (propre au malade, la veine saphène interne) prélevée à la cuisse ou/et en jambe, soit avec du matériel prothétique.Tous les pontages vasculaires sont cousus aux vaisseaux par du fil non résorbable souvent en surjet, après clampage vasculaire (interruption du flux sanguin par application sur les vaisseaux de pinces vasculaires ou clamps).
Il existe bien sur des risques liés à la technique chirurgicale : hématome, infection, hémorragie, occlusion de la revascularisation, +/- réintervention
Il existe aussi des risques liés au malades : état cardiaque (Infarctus du myocarde), respiratoire, insuffisance rénale.
Surveillance de l’AOMI
En général, la durée d'hospitalisation en l’absence de complications est d’environ 2 jours pour une dilatation, de 7 jours pour une endartériectomie, et de 10 jours pour un pontage.
Le patient regagne son domicile avec une ordonnance de médicaments et de pansements.
Il peut reprendre la marche progressivement plus ou moins aidé par un kinésithérapeuthe.
Il est revu en consultation par le chirurgien vasculaire 1 mois après l'intervention afin d'apprécier le résultat de la revascularisation sur le périmètre de marche, la douleur ou sur la cicatrisation des troubles trophiques.
La consultation chirurgicale est en principe associée à un contrôle écho-Döppler de la revascularisation qui vérifie le flux artériel dans les artères des membres inférieurs et particulièrement aux endroits précis de la réparation artérielle.
Le suivi est ensuite fait de façon régulière et la fréquence dépend de la sévérité de la pathologie.